Hija 'rescata' a su madre de 93 años, tomaba 14 medicamentos distintos por indicación de doctores
COMPARTIR
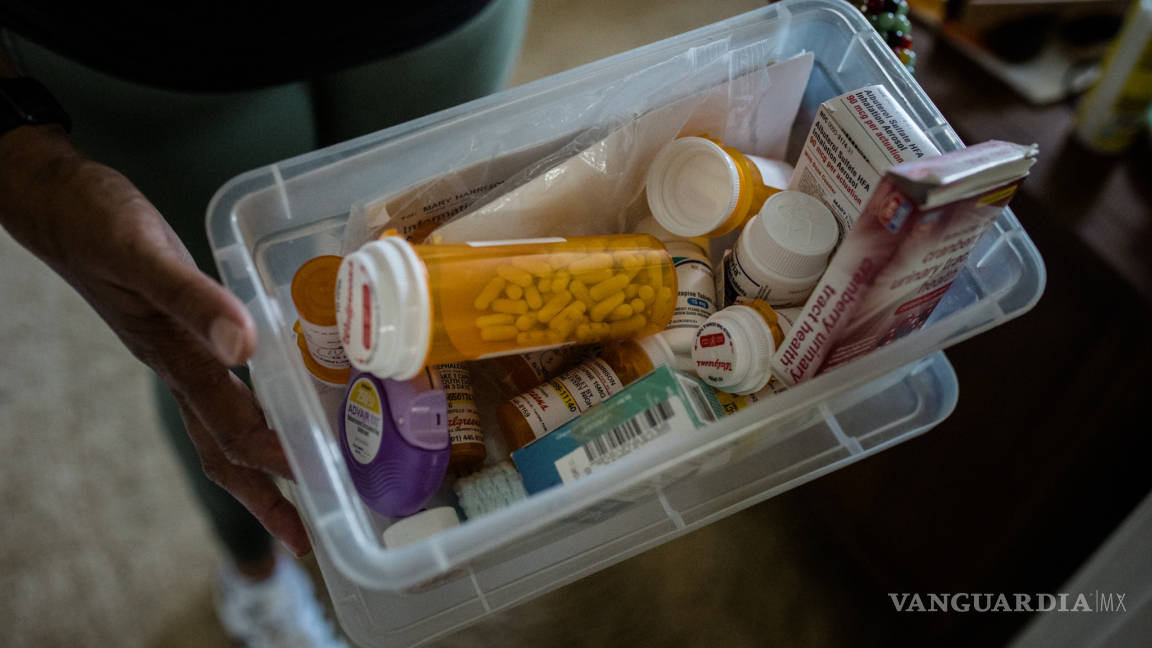
Hawkins había llevado una lista de los catorce medicamentos que tomaba Harrison, su madre acababa de cumplir 93 años
Paula Span / The New York Times
Para Leslie Hawkins, la gota que derramó el vaso fue la reunión del cumpleaños 93 de su madre en 2018.
Su madre, Mary E. Harrison, llevaba mucho tiempo lidiando con múltiples problemas de salud: diabetes y la neuropatía que puede causar esta enfermedad; presión arterial alta; ansiedad; y cierto deterioro cognitivo. Era propensa a las caídas.
Aun así, había sido una nonagenaria sociable que iba a la iglesia hasta que Hawkins, quien la cuidaba en la casa que compartían en Takoma Park, Maryland, empezó a notar cambios preocupantes.
“Estaba perdida”, recordó Hawkins, de 57 años. “No podía mantener una conversación, ni siquiera terminar una frase”. Narró que en el cumpleaños de su madre “algunos de nosotros fuimos a Olive Garden, y mamá se quedó allí sentada y dormida, desplomada en su silla de ruedas. Decidí que no”.
Hawkins y uno de sus hermanos llevaron a su madre a ver a un geriatra del Hospital Johns Hopkins, donde solo pudo dar tres respuestas correctas en la prueba de 30 preguntas que se suele utilizar para evaluar la demencia. “En realidad no participó”, afirmó la geriatra, Stephanie Nothelle.
Por suerte, Hawkins había llevado una lista de los catorce medicamentos que tomaba Harrison, varios de los cuales alarmaron a su doctora nueva. “Empecé a eliminarlos”, dijo Nothelle.
Recomendó que dejara de tomar oxibutinina, un medicamento recetado para tratar la vejiga hiperactiva, porque “tiene fama de precipitar el delirio y causar confusión en los adultos mayores”, señaló. También sugirió eliminar el analgésico Tramadol, que tiene efectos similares y contribuye a la inestabilidad y las caídas.
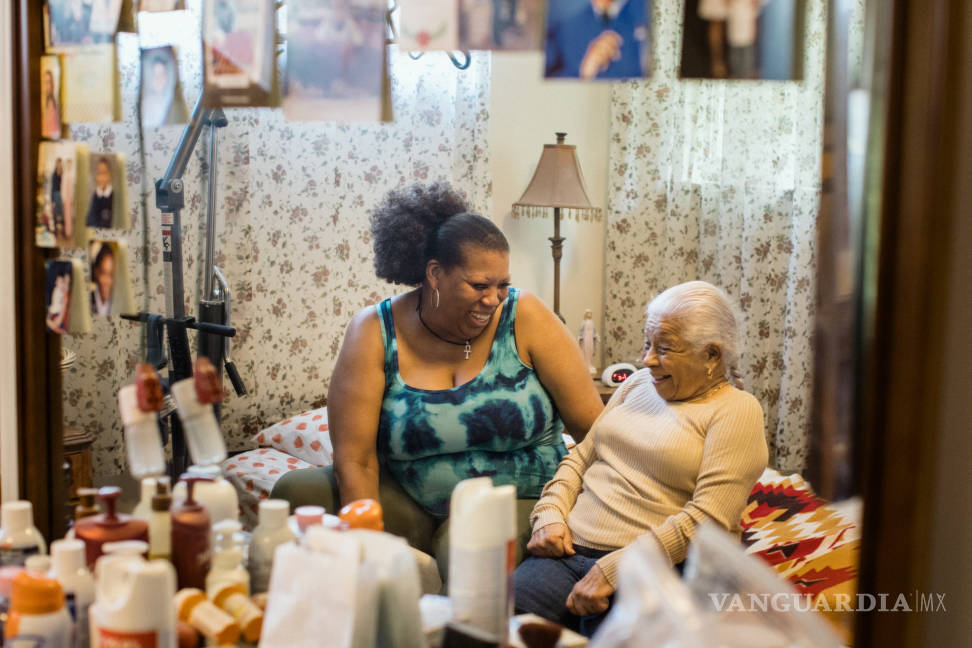
En su siguiente visita, que ocurriría tres meses después, Nothelle le dijo a la familia que hablarían de la suspensión de varios medicamentos más, entre ellos la gabapentina para la neuropatía, un medicamento para la diabetes que reducía innecesariamente el nivel de azúcar en sangre de Harrison y un medicamento para el reflujo que nadie recordaba que necesitara.
La visita de seguimiento no ocurrió como estaba previsto. Harrison se cayó y se fracturó la cadera, por lo que tuvieron que operarla y tuvo que pasar seis semanas en rehabilitación.
Aun así, su hija había captado el mensaje: los numerosos medicamentos de su madre podrían estar perjudicándola. “Me metí a internet, busqué todo y empecé a preguntarles a sus médicos”, dijo Hawkins.
¿Catorce recetas? “Por desgracia, eso es bastante común” en los pacientes de edad avanzada, comentó Nothelle. El fenómeno se denomina polifarmacia, y en ocasiones se define como la toma de cinco medicamentos o más, como sucede en el caso de dos terceras partes de las personas de edad avanzada.
En términos más generales, la polifarmacia se refiere a una creciente sobrecarga de fármacos que podrían no ser benéficos para el paciente o no interactuar bien entre sí, y que en ocasiones provocan daños como caídas, deterioro cognitivo, hospitalización y muerte. Esta práctica ha despertado el interés por la “reducción de recetas”: la práctica en la que médicos y pacientes revisan de manera periódica los regímenes de medicación para eliminar los fármacos innecesarios o riesgosos.
En el caso de los pacientes de edad avanzada, entre los medicamentos inadecuados más recetados se encuentran los inhibidores de la bomba de protones, como Nexium y Prilosec, las benzodiacepinas, como Xanax y Ativan, y los antidepresivos tricíclicos, según un análisis de los datos de Medicare publicado el año pasado. Los productos y suplementos de venta libre también pueden resultar problemáticos.
“Gastamos cientos de millones al año para sacar al mercado los medicamentos y saber cuándo hay que empezar a utilizarlos, y casi nada para saber cuándo hay que suspenderlos”, aseveró Caleb Alexander, internista e investigador de salud pública de la Facultad de Medicina de la Universidad Johns Hopkins; sin embargo, entre las personas mayores, las reacciones adversas a los medicamentos suponen uno de cada once ingresos hospitalarios.
De ahí la campaña Drive to Deprescribe (Impulsa la reducción de recetas), iniciada el mes pasado por la Society for Post-Acute and Long-Term Care Medicine, conocida como AMDA, que representa a los directores médicos y administradores de centros de atención a largo plazo, donde la polifarmacia es especialmente frecuente.
La iniciativa exige una reducción del 25 por ciento en el uso de medicamentos al cabo de un año, y la AMDA supervisa los resultados.
Hasta la fecha, se han inscrito 2000 centros, junto con tres grandes farmacias consultoras que los proveen. Esto representa una fracción de las 15.000 residencias para personas de edad avanzada del país, pero “seguimos reclutando”, señaló Sabine von Preyss-Friedman, copresidenta del grupo de trabajo Drive to Deprescribe.

Las conversaciones sobre si reducir o no los medicamentos recetados son largas, un lujo durante una breve visita al consultorio para un hombre de edad avanzada que quizá tenga muchas necesidades de igual importancia.
“Hay una tendencia general a hacer cosas en medicina”, señaló Ariel Green, geriatra e investigadora de Johns Hopkins. “Si recetamos algo, se considera una acción positiva. Si lo detenemos, o no lo iniciamos, no lo es”.
De acuerdo con una revisión de 38 estudios publicada el año pasado, una cantidad desalentadora de intervenciones dirigidas a la reducción de las recetas ha tenido poco impacto, pero un reciente ensayo clínico canadiense mostró resultados significativos.
El estudio contó con la participación de farmacéuticos, que les entregaron o enviaron por correo a los pacientes un folleto de reducción de recetas antes de volver a darles ciertas recetas de riesgo. Los farmacéuticos también se pusieron en contacto con los médicos mediante formularios en los que se explicaba por qué los medicamentos podían ser perjudiciales, se ofrecían alternativas más seguras y se les permitía a los doctores cambiar o eliminar las recetas con solo marcar una casilla.
A los seis meses, el 43 por ciento de los pacientes que usaban fármacos hipnóticos-sedantes (benzodiacepinas y los “fármacos Z” relacionados, como Ambien) pudieron dejar de tomarlos. Lo mismo ocurrió con el 30 por ciento de los pacientes que utilizaban el antiguo fármaco para la diabetes, la gliburida, y el 57 por ciento de los que usaban antiinflamatorios no esteroideos (AINE).
“Fue espectacular”, dijo Cara Tannenbaum, geriatra de la Universidad de Montreal y autora principal del estudio. Ahora, añadió, “¿cómo podemos ampliarlo y sacarlo de los proyectos de investigación para llevarlo a la práctica diaria?”.
Una manera es que los propios pacientes combatan la polifarmacia y les pidan a sus médicos que reevalúen su medicación: a veces pueden hacerlo llevando todos los frascos de pastillas, incluidos los suplementos, a una cita para una “revisión de receta”. Una lista de medicamentos potencialmente inapropiados, publicada por la Sociedad Americana de Geriatría, puede ayudarles a detectar problemas.
Eso es básicamente lo que Leslie Hawkins hizo por su madre, comentó Nothelle. “Cada vez que tenía una consulta médica, preguntaba: ‘¿Necesitamos esto? ¿Podemos reducir este? ¿Podemos suspender este otro?’”.
Pasaron diez meses antes de que Harrison pudiera volver a ver a su geriatra, y para entonces, “era una persona completamente diferente”, dijo Nothelle. “Estaba despierta, respondía a mis preguntas. La diferencia era muy notoria”.
La puntuación de Harrison en la prueba cognitiva de 30 preguntas pasó de tres a 25. Está empezando a hacer fisioterapia para mejorar su movilidad y, en lugar de catorce medicamentos, está tomando cuatro: insulina, una medicina para la presión arterial y dos antidepresivos.
Harrison, quien ahora tiene 95 años, sigue necesitando mucha ayuda, pero en la celebración de su cumpleaños 94 en un restaurante del centro de Washington D. C., con 20 miembros de la familia, incluidos los bisnietos, “fue el alma de la fiesta”, narró su hija. “Nos la pasamos en grande”.
Mary E. Harrison sentada para un retrato en su casa de Takoma Park, Maryland, el 4 de junio de 2021. Con la ayuda de su hija y un médico nuevo, Harrison ha reducido la cantidad de medicamentos que toma, y ahora está recibiendo terapia física para mejorar su movilidad. (Rosem Morton/The New York Times)